بیماریهای اصلی کلیه را بشناسید
دکتر حمید محمدجعفری
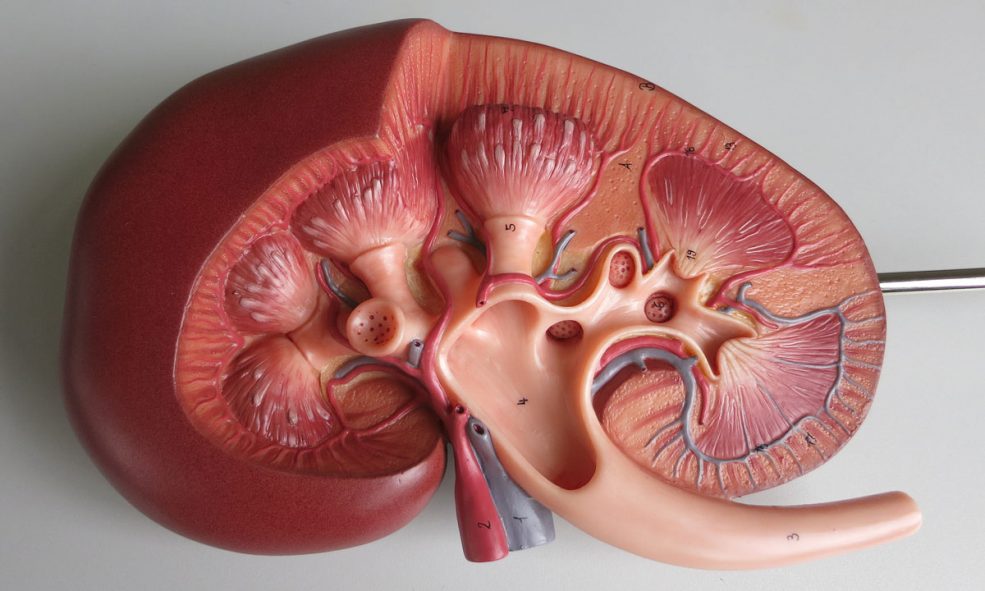
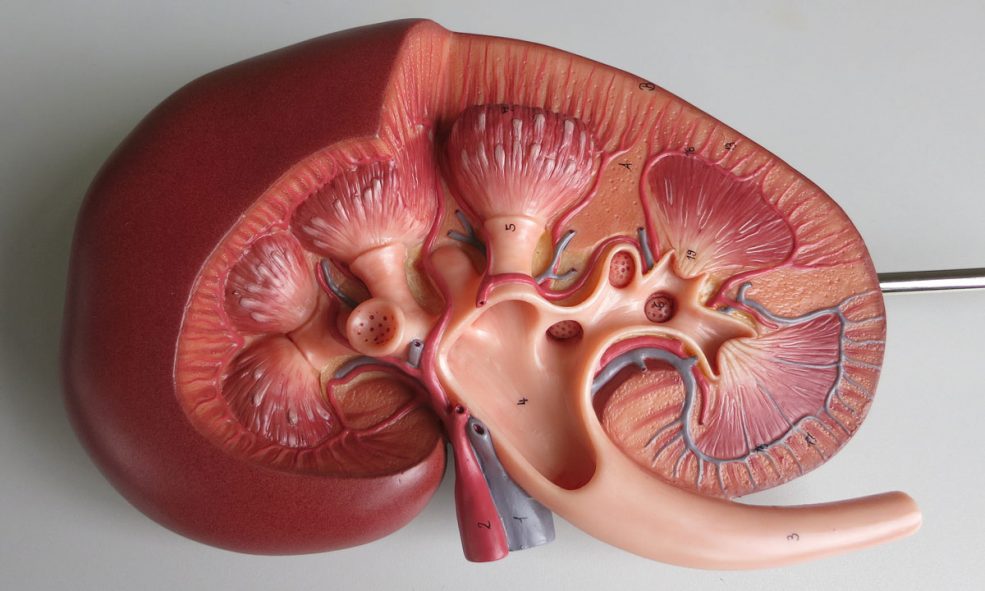
بیماریهای اصلی کلیه
بیماریهای کلیوی به دو گروه اصلی تقسیم میشوند
بیماریهای داخلی: بیماریهای داخلی کلیه مانند نارسایی کلیه، عفونت مجاری ادراری و سندرم نفروتیک بهوسیله نفرولوژیست درمان میشوند. ممکن است بیماران مبتلا به نارسایی پیشرفته کلیوی نیازمند درمانهایی چون دیالیز و پیوند کلیه باشند.
بیماریهای جراحی: بیماریهای جراحی کلیه مانند سنگ کلیه، مشکلات پروستات و سرطان مجاری ادراری توسط اورولوژیست ها از طریق جراحی، آندوسکوپی و لیتوتریپسی (سنگشکن) صورت میپذیرد.
-
تفاوت نفرولوژیست و اورولوژیست چیست؟
نفرولوژیست ها متخصصان داخلی هستند که دوره فوق تخصصی بیماریهای کلیه را گذراندهاند و وظیفه درمان بیماریهای داخلی کلیوی را عهدهدار هستند و پیشرفت بیماریهای کلیوی و نیاز به دیالیز و پیوند کلیه را کند میکنند، در حالی که اورولوژیست ها جراحان کلیه هستند و بیماریهای جراحی کلیه، مانند دفع سنگهای کلیه، تومورها، سرطان پروستات و ... را درمان میکنند.
بیماریهای اصلی کلیه داخلی جراحی
نارسایی کلیوی حاد
بیماری کلیوی مزمن CKD عفونت مجاری ادراری سندرم نفروتیک سنگ کلیه مشکلات مثانه و پروستات ناهنجاریهای مادرزادی ادراری سرطان نارسایی کلیه کاهش قابلتوجه توانایی کلیهها در پاکسازی و دفع مواد زائد و حفظ توازن الکترولیتها، نارسایی کلیوی نامیده میشود. افزایش مقادیر کراتینین سرم و اوره خون BUN معمولاً نشانه سوء عملکرد و بیماری کلیه است.
نارسایی کلیه معمولاً به دودسته تقسیم میشود:
نارسایی کلیوی حاد و بیماری مزمن کلیه (نارسایی کلیوی مزمن).
بیماری کلیوی حاد عبارت است از دست رفتن سریع عملکرد کلیوی. در مدتزمان کوتاهی از درمان کلیهها معمولاً بهتر میشوند.
بیشتر بخوانید
نارسایی حاد کلیه
کاهش ناگهانی یا فقدان عملکرد کلیه نارسایی کلیوی حاد یا آسیب کلیوی حاد نامیده میشود (AKI). حجم ادرار در اکثریت بیماران مبتلا به AKI کاهش مییابد. دلایل مهم AKI عبارتاند از اسهال مداوم، تهوع مداوم، مالاریای فالسیپاروم، افت مداوم فشارخون، سپسیس (عفونت ناشی از وجود میکروارگانیسمها در بافت یا خون)، داروهای خاص (داروهای ضدالتهابی غیراستروئیدی) و ... با درمان مناسب طبی عملکرد کلیه را میتوان در بیشتر موارد دوباره به حالت طبیعی برگرداند.
بیماریهای کلیوی مزمن از بین رفتن تدریجی، پیشرونده و برگشتناپذیر عملکرد کلیه در طی چند ماه نارسایی کلیوی مزمن یا CKD نامیده میشود. در نارسایی مزمن عملکرد کلیوی آهستهتر اما مداوم کاهش مییابد. بعد از دورهای طولانی، به مرحلهای میرسد که عملکرد کلیهها تقریباً بهصورت کامل متوقف میشود. این مرحله پیشرفته و تهدیدکننده زندگی از بیماری مرحله نهایی بیماری کلیوی ESKD/ESRD نامیده میشود.
CKD بیماری خاموشی است و اغلب به آن توجهی نمیشود. در مراحل اولیه CKD علائم و نشانهها نادر و غیراختصاصی هستند. علائم رایج CKD ممکن است شامل ضعف عمومی، بیاشتهایی، تهوع و استفراغ، ورم عمومی فشارخون بالا و ... شود. مهمترین و رایجترین دلایل CKD عبارتاند از دیابت و فشارخون بالا. پیشرفت تدریجی و از دست رفتن برگشتناپذیر عملکرد کلیه در طول دورهای طولانی بیماری مزمن کلیه CKD نامیده میشود.
وجود پروتئین در طی آزمایش ادرار، کراتینین بالا در خون و کلیههای کوچک منقبض در سونوگرافی شواهد تشخیصی مهم زمینهای نارسایی کلیوی مزمن هستند.
میزان کراتینین سرم نشانه بیماری کلیوی است و این میزان در طول زمان با پیشرفت بیماری به شکلی پیشرونده افزایش مییابد. در مراحل اولیه نارسایی کلیوی مزمن ، بیمار نیازمند تغییر رژیم غذایی و داروهای مناسب است. برای بهبودی کامل این بیماری هیچ درمان خاصی وجود ندارد. فرد مجبور میشود بپذیرد که همزمان با افزایش سن و گذشت زمان، عملکرد کلیه نیز کاهش مییابد. بیماریهای همراهی چون دیابت و فشارخون بالا، در صورت عدم کنترل میتوانند در تنزل سریعتر و پیشرونده عملکرد کلیه همزمان با افزایش سن نقش داشته باشند.
هدف درمان کاهش پیشرفت بیماری، جلوگیری از عوارض و درنتیجه حفظ سلامت بیمار برای دورهای طولانیتر، باوجود شدید بودن بیماری است. وقتی نارسایی کلیه به مراحل پیشرفته میرسد بیش از 90 درصد عملکرد کلیه از دست میرود و مقدار کراتینین سرم معمولاً از 10-8 میلیگرم در دسی لیتر فراتر میرود. تنها روش درمانی در این مرحله دیالیز (دیالیز خونی یا صفاقی) و پیوند کلیه است. دیالیز فرایند پاکسازی کنندهای برای حذف مواد زائد و مایعات اضافی از خون است که در هنگام توقف عملکرد کلیه ممکن است در بدن مجتمع شوند.
دیالیز درمان قطعی نارسایی کلیوی مزمن نیست.
در مرحله پیشرفته نارسایی کلیوی مزمن، بیمار در تمام طول حیاتش نیازمند دیالیز است (مگر اینکه پیوند کلیه با موفقیت صورت گیرد). دو روش دیالیز برای عبارتاند از همودیالیز (دیالیز خونی) و دیالیز صفاقی. بیشترین موارد دیالیز انجامشده در دنیا از نوع همودیالیز است.
در همودیالیز ، با استفاده از یک دستگاه خاص، مواد زائد، مایعات اضافی و نمک حذف میشوند. دیالیز صفاقی سیار دائمی شکل دیگری از چگونگی دیالیز است که در خانه یا محل کار بدون کمک دستگاه دیالیز میتوان انجام داد. پیوند کلیه ایده آل ترین گزینه درمانی است و تنها روش درمانی موثر در مرحله نهایی پیوند کلیه (مرحله پیشرفته نارسایی کلیوی مزمن ) است.
عفونت مجرای ادراری
سوزش و تکرر ادرار، درد در قسمت پایین شکم و تب تظاهرات رایج عفونت مجاری ادراری هستند. وجود سلولهای التهابی در آزمایش ادرار ممکن است نشانه عفونت مجاری ادراری باشد. بیشتر بیماران مبتلا به عفونت ادراری بهخوبی به درمان آنتیبیوتیکی مناسب پاسخ میدهند.
عفونت ادراری در کودکان باید بهدقت بررسی شود.
درمان تاخیری یا ناکافی عفونت ادراری در کودکان ممکن است منجر به آسیب برگشتناپذیر در رشد کلیه شود. در بیماران مبتلا به عفونت ادراری عودکننده باید انسداد مجاری ادراری، سنگ کلیه، ناهنجاریهای مجاری ادرار و بیماری سل مجرای ادراری تناسلی را در نظر داشت و از طریق بررسی کامل آنها را کنار گذاشت.
مهمترین دلیل عود عفونت ادراری در کودکان رفلاکس مثانهای به حالب است.
رفلاکس یک ناهنجاری مادرزادی است که در آن ادرار بهجای اینکه از کلیهها به سمت مثانه و پیشابراه جریان یابد، از مثانه به عقب به سمت یک یا هر دو حالب و در نهایت بهبه سمت بالا به کلیهها برمیگردد. سندرم نفروتیک سندرم نفروتیک شامل مجموعهای از یافتههاست با نام: ادم (ورم صورت و پا)، پروتئینوری کلان (بیش از 3.5 گرم پروتئین در ادرار در هر روز)، وجود پروتئین (آلبومین) پایین در خون و سطوح بالای چ ربی (کلسترول) خون. چنین بیمارانی میتوانند فشارخون بالا یا طبیعی و میزان متغیر سوء عملکرد کلیوی را با اندازهگیری سطوح کراتینین در خون نشان دهند تاخیر در درمان و عملکرد نامناسب عفونت مجرای ادراری در کودکان میتواند منجر به آسیب برگشتناپذیر رشد کلیهها شود که ممکن است موجب نتایج وخیمی شود.
بزرگ شدن (هیپرپلازی) خوش خیم پروستات غده پروستات تنها در مردان وجود دارد.
این غده درست زیر مثانه و اطراف بخش ابتدایی پیشابراه قرار دارد. بعد از 50 سالگی غده پروستات بزرگ میشود. بزرگ شدن غده پروستات موجب فشرده شدن مثانه و ایجاد مشکلاتی در ادرار کردن خصوصاً در مردان مسن میگردد. علائم اصلی هیپرپلازی خوش خیم پروستات عبارت است از ادرار مکرر (خصوصاً در شب) و دفع ادرار چکه چکه در پایان ادرار. بررسی با وارد کردن انگشت در رکتوم (معاینه مقعد با انگشت، "در آر ای") و سونوگرافی دو روش تشخیصی مهم در هیپرپلازی خوش خیم پروستات هستند. تعداد زیادی از بیماران مبتلا به علائم خفیفتر هیپرپلازی خوش خیم پروستات را میتوان به صورتی کارآمد با دارو در دورهای طولانی درمان کرد. بسیاری از بیماران مبتلا به علائم حاد و پروستات خیلی بزرگ ممکن است نیازمند برداشتن غده پروستات از طریق آندوسکوپی باشند که همان جراحی "تی یو آر پی" نام دارد.

دکتر حمید محمدجعفری۱۱ مطلب
مطالب مرتبط
مطالب پيشنهادي
دکتر همه
- فیلم آموزشی چگونه دستگاه فشار خون مناسب خریداری کنیم؟
- سطح قند خون تان را اندازه گیری نمایید
- فیلم آموزشی واریس و رگهای واریسی
- انواع دماسنج یا ترمومتر پزشکی و طرز کار با آنها
- کدام لیزر IPL، دایود یا الکساندایت مناسب است
- تفاوت ونیرها و لمینیت های کامپوزیتی دندان
- رابطه جنسی در دوران بارداری و پس از زایمان
- ۸ دلیل لکه بینی در فاصله دو پریود زنان














دیدگاه ها